Актуальность
Острый холецистит – это воспалительное заболевание желчного пузыря, которое является вторым по распространенности хирургическим заболеванием [1]. Ежегодно острый холецистит диагностируется примерно у 5 млн человек в мире. С каждым годом число заболеваемости растет в мире на 1-4%. Заболеваемость острым холециститом составляет примерно 6300 на 100000 у лиц моложе 50 лет и 20900 на 100000 у лиц старше 50 лет во всем мире. Соотношение мужчин и женщин составляет 1:5 [2]. В мире делается в год около 12 млн холецистэктомий, 90% из них проводятся лапароскопическим методом. У большинства пациентов с ОХ лапароскопическая холецистэктомия (ЛХ) может быстро уменьшить признаки и симптомы воспаления в течение 48–72 часов [3]. При тяжелом или осложненном холецистите у пациентов с ОХ высокого риска лечение ЛХ связано с более высокими показателями конверсии в открытую холецистэктомию, увеличением послеоперационных осложнений и увеличением продолжительности пребывания в стационаре [5].
Введение
Чрескожное чреспеченочное дренирование желчного пузыря (ЧЧДЖП) представляет собой минимально инвазивную процедуру под визуальным контролем, предназначенную для декомпрессии остро воспаленного желчного пузыря путем дренирования желчи или гноя из желчных протоков с помощью катетера [15]. ЧЧДЖП может быть полезна пациентам с серьезными сопутствующими заболеваниями, подвергнутым высокому риску серьезного хирургического вмешательства. Он может использоваться как окончательный метод лечения пациентов с акалькулезным холециститом, или его можно использовать в качестве временной меры – для дренирования инфицированной желчи и отсрочки необходимости радикального лечения [16]. У пациентов, которым нельзя проводить общую анестезию, дренаж можно оставить на месте более чем на шесть недель. Декомпрессия остро воспаленного желчного пузыря (ЖП) путем чрескожного дренирования желчного пузыря может быстро облегчить симптомы ОХ, а также позволит отсрочить хирургическое вмешательство до тех пор, пока состояние пациента не улучшится, что позволит снизить техническую сложность холецистэктомии. Более того, у пожилых или тяжелобольных пациентов с острым акалькулезным холециститом ЧЧДЖП можно использовать в качестве немедленного и окончательного лечения, а холецистэктомии можно избежать [18].
Несколько исследований показали, что в случаях, когда ЧЧДЖП предшествует ЛХ, у пациентов с ОХ высокого риска были минимальные показатели конверсии и низкая периоперационная заболеваемость и смертность [20].
Цель исследования
Сравнить метод чрескожно чреспеченочного дренирования желчного пузыря, предшествующий лапароскопической холецистэктомии с альтернативными подходами лечения холецистита.
Методы
Был проведен поиск по базам Pubmed, Cyberlink. Включенные исследования были РКИ, про- и ретроспективными исследованиями, для поиска использовались термины «чрезкожное чрезпеченочное дренирование желчного пузыря», «percutaneous gallbladder drainage», «лапароскопическая холецистэктомия», «laparoscopic cholecystectomy».
Результаты
В рандомизированном исследовании [21], сравнивающем ЧЧДЖП+ЛХ и ЛХ приняли участие 35 пожилых пациентов с ОХ высокого риска. Пациентам были выполнены ЧЧДЖП и ЛХ под ультразвуковым контролем (группа ЧЧДЖП + ЛХ). В качестве контроля случайным образом была выбрана отдельная группа из 35 пациентов пожилого возраста и пациентов с высоким риском ОХ, перенесших только ЛХ (группа ЛХ) в течение того же периода в той же больнице. Объем кровотечения, время операции, продолжительность пребывания в стационаре, частота перехода к лапаротомии регистрировались для каждого пациента в двух группах.
Как показано на рис. 1, продолжительность операции в группе ЧЧДЖП + ЛХ составила 55,6 ± 23,3 мин, тогда как в группе ЛХ она составила 91,4 ± 25,1 мин. Объем интраоперационных кровотечений у пациентов группы ЧЧДЖП + ЛХ (28,7 ± 15,2 мл) был значительно ниже, чем у пациентов группы ЛХ (60,4± 16,4 мл). Продолжительность пребывания в стационаре в группе ЧЧДЖП + ЛХ после операции составила 3,0±1,3 дня, в то время как в группе ЛХ она составила 7,0±1,7 дня. Различия в продолжительности операции, интраомерационном кровотечении и продолжительности пребывания в стационаре были статистически значимыми между двумя группами (P < 0,05). В трех случаях в группе ЧЧДЖП + ЛХ (8,6%) и в 10 случаях в группе ЛХ лапаротомия была выполнена из-за выраженного сращения треугольника желчного пузыря или затрудненного доступа к желчному пузырю. Частота конверсии в лапаротомию в группе ЧЧДЖП + ЛХ была значительно ниже, чем в группе ЛХ (P = 0,031).
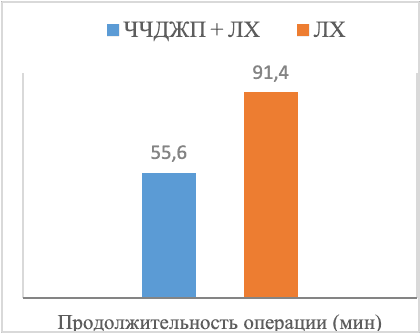
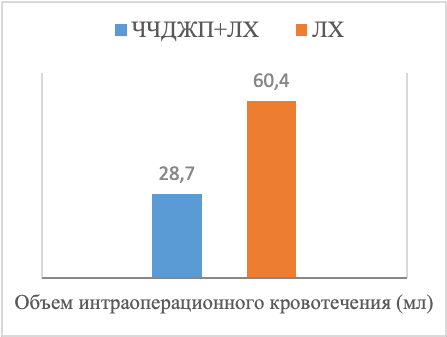
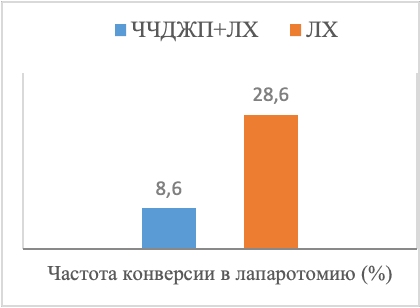
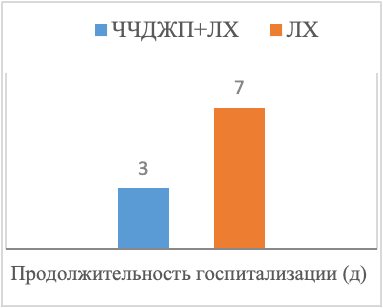
Рис. 1
В обеих группах летальных исходов не зарегистрировано. Был 1 случай истекания желчи и 1 случай раневой инфекции в группе ЧЧДЖП + ЛХ, то есть частота послеоперационных осложнений составляла 5,7% (2/35). В группе ЛХ было 2 случая истекания желчи, 2 случая раневой инфекции и по 1 случаю кровотечения, грыжи, инфаркта легкого и дыхательной недостаточности, что означает более высокую частоту послеоперационных осложнений 22,9 % (8/35).
Исследователи дополнительно оценили состояние больного до и после ЧЧДЖП: симптомы: степень боли в животе, температура тела; телесные признаки: болезненность в животе; лабораторное исследование: количество лейкоцитов, щелочная фосфатаза (ЩФ), аланинтрансаминаза (АЛТ), аспартатаминотрансфераза (АСТ), общий билирубин (ОБ). В течение 72 часов после ЧЧДЖП температура тела пациентов нормализовалась, количество лейкоцитов, ЩФ и ОБ также были в пределах нормы со значительным улучшением. Уровни АЛТ и АСТ значительно улучшились по сравнению с дооперационными уровнями. Послеоперационная оценка болей в животе после ЧЧДЖП была ниже, чем дооперационная (2,3 ± 0,9 против 5,1 ± 1,5).
Таблица
|
|
До ЧЧДЖП |
После ЧЧДЖП |
|---|---|---|
|
Боли в животе (шкала VAS) |
5.1 ± 1.5 |
2.3 ± 0.9 |
|
Температура тела (°C) |
38.1 ± 0.8 |
36.5 ± 1.5 |
|
Количество лейкоцитов (×109/л) |
12.3 ± 3.7 |
6.7 ± 3.5 |
|
ЩФ |
144.3 ± 32.6 |
104.5 ± 16.7 |
|
АЛТ |
74.9 ± 35.2 |
48.9 ± 24.0 |
|
АСТ |
81.6 ± 41.2 |
39.6 ± 18.3 |
|
ОБ |
42.3 ± 15.2 |
22.5 ± 11.4 |
Пациенты были обследованы через 4 недели после ЧЧДЖП, и по данным УЗИ печени и желчного пузыря было отмечено уменьшение толщины стенки желчного пузыря (0,34 ± 0,20), а фокальное воспаление желчного пузыря значительно уменьшилось. После достижения симптоматического облегчения пациентам в группе ЧЧДЖП + ЛХ была выполнена ЛХ в течение 6~10 недель (в среднем 8 недель) после ЧЧДЖП. [21]
В исследовании, целью которого было сравнение ЧЧДЖП+ЛХ с другими стратегиями, данные о пациентах с диагнозом тяжелой формы острого холецистита были извлечены и классифицированы в группу ЧЧДЖП+ЛХ, группу открытой холецистэктомии (ОХ), группу лапароскопической холецистэктомии (ЛХ) и группу консервативного лечения (КТ). В исследование были включены данные о 40 пациентах [22].
Время восстановления и осложнения/нежелательные реакции были статистически проанализированы. Послеоперационные клинические симптомы были сопоставлены, и результаты включали продолжительность боли в животе (18,03 ± 3,02), время восстановления лейкоцитов (3,21 ± 0,40), продолжительность операции (58,31 ± 10,09), и продолжительность пребывания в стационаре (2,99 ± 1,31) были наименьшими в группе ЧЧДЖП+ЛХ, в то время как в группе КТ эффект был наихудшим. Результаты показали, что все четыре группы имели некоторые осложнения или побочные реакции после лечения. У пациентов в группе ЧЧДЖП+ЛХ было четыре осложнения, включая раневую инфекцию (n = 1), стрессовую язву (n = 1), инфекцию мочевыводящих путей (n = 2) и неполную кишечную непроходимость (n = 1). В трех других группах возникло семь видов осложнений или нежелательных реакций, при этом в группе КТ было наибольшее количество осложнений, чем в других группах. Например, результаты показали, что вероятность кровотечения из верхних отделов желудочно-кишечного тракта в группе КТ достигала 50%. В целом, в группе ЧЧДЖП+ЛХ была наименьшая вероятность осложнений, что отображено на рис. 2.
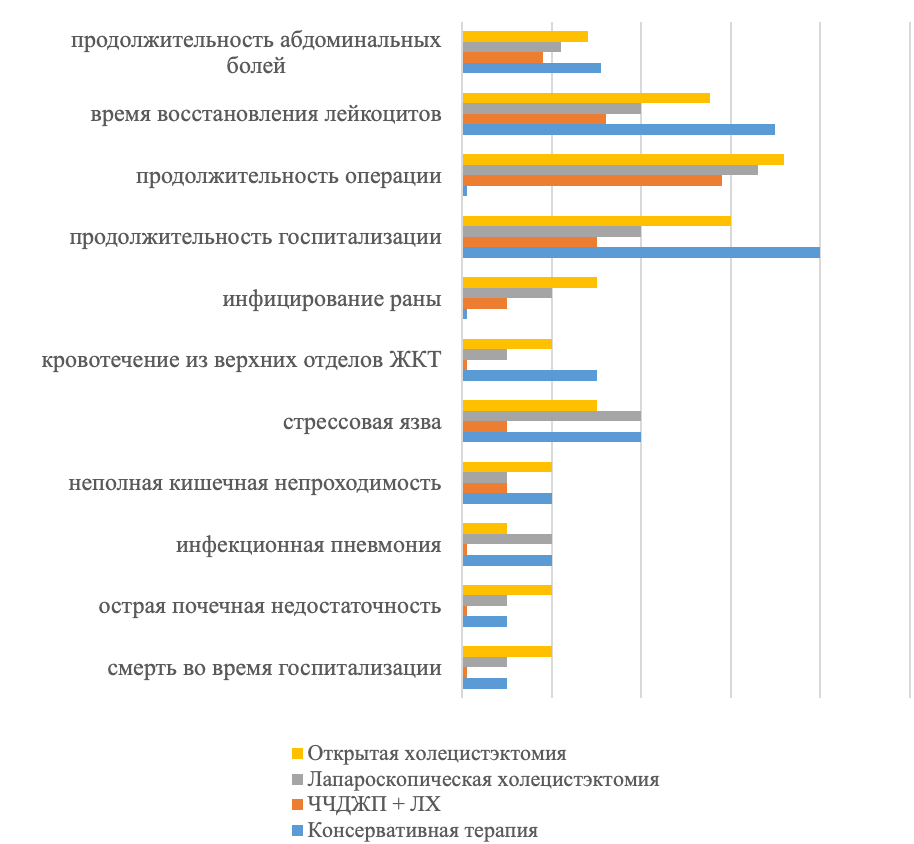
Рис. 2
Сорок пациентов наблюдались в течение двух лет, их статус выживаемости был проанализирован. Результаты показали, что за время наблюдения было 2 летальных исхода (14,3%) в группе ЧЧДЖП+ЛХ, 4 летальных исхода (33,3%) в группе ЛХ, 4 летальных исхода (50%) в группе ОХ и 4 летальных исхода (66,7%) в группе КТ. Так, выживаемость в группе ЧЧДЖП+ЛХ была самой высокой (85,7%), а в группе КТ – самой низкой (33,3%).
Клинические биохимические параметры и факторы воспаления измеряли на 1, 3, 5 и 7 день после лечения в четырех группах. Результаты показали, что АЛТ, АСТ, ЩФ, общий билирубин, лейкоциты и СА19-9 на 3, 5 и 7-й день после лечения в четырех группах постепенно снижались по сравнению с 1-м днем и возвращались к нормальному диапазону, при этом наиболее значительное снижение наблюдалось в группе ЧЧДЖП+ЛХ (рис. 3). Дальнейшее исследование сывороточных уровней про-воспалительных факторов в четырех группах показало, что уровни ИЛ-2, ИЛ-6, ИЛ-8 и ИЛ-4 в четырех группах также постепенно возвращались к нормальному диапазону на 3, 5 и через 7 дней после лечения по сравнению с 1-м днем. По сравнению с другими группами в группе ЧЧДЖП+ЛХ была самая низкая экспрессия про-воспалительных факторов и самая высокая экспрессия противовоспалительных факторов (ИЛ-4) с 1-го по 7-й день после лечения [22]
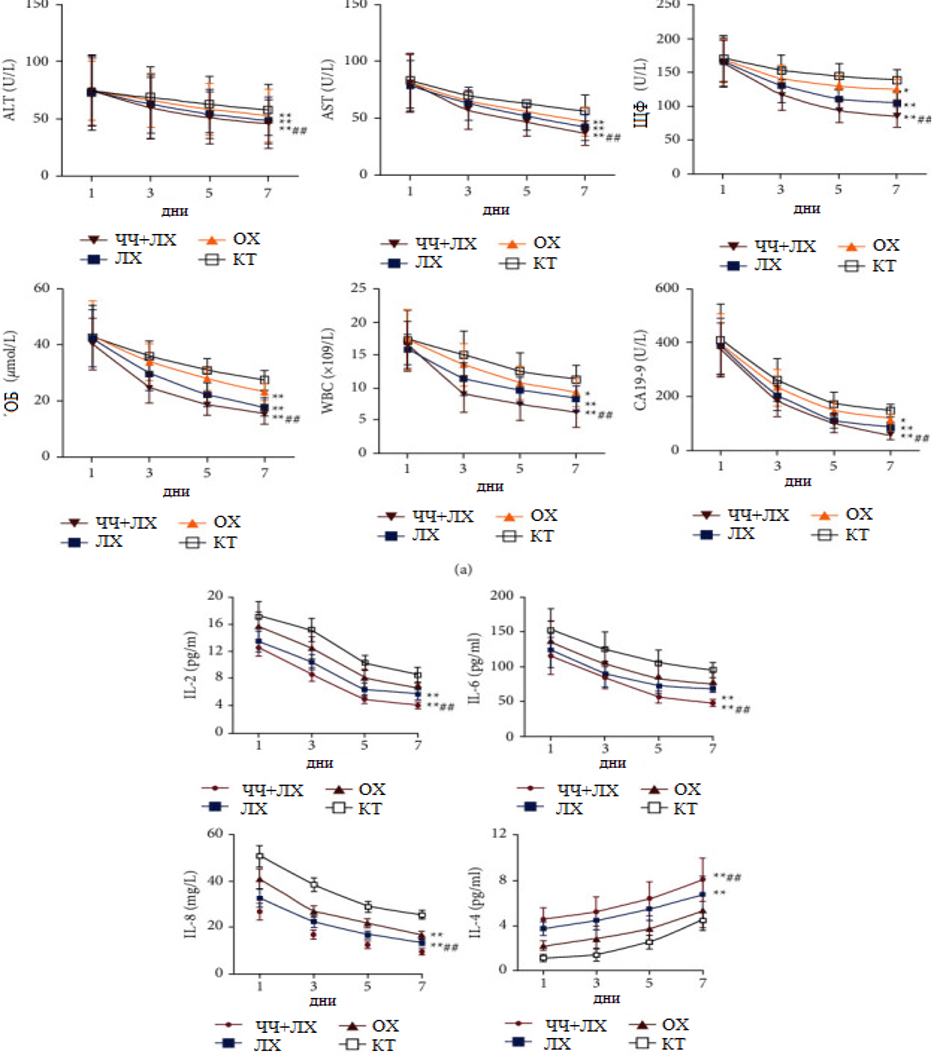
Рис. 3
В другом ретроспективном исследовании было изучено влияние интервала между ЧЧДЖП и ЛХ. 133 пациента были разделены на 3 группы: 1-я группа, больные перенесшие ЛХ без предоперационного ЧЧДЖП (n = 60); 2 группа – пациенты, перенесшие раннюю плановую ЛХ в течение 7 дней после ЧЧДЖП (n = 35); а также 3-я группа – пациенты, которым была выполнена отсроченная ЛХ в среднем через 19,9 дня после ЧЧДЖП (n = 38). [23]
Одиннадцать пациентов (18,3%) в 1-й группе, 5 пациентов (14,3%) во 2-й группе и 1 пациент (2,6%) в 3-й группе были переведены на открытую холецистэктомию из-за затрудненного доступа к желчному пузырю или диссекции в треугольнике Кало из-за плотных спаек. Ни одному пациенту не потребовалась конверсия из-за интраоперационных осложнений. Частота конверсии на открытую холецистэктомию была ниже в 3-й группе, чем в 1-й. Время операции составило 75,8±23,2 мин в 1-й группе, 54,7±25,8 мин во 2-й группе и 57,1±16,9 мин в 3-й группе. Время операции в 1-й группе было больше, чем во 2-й и 3-й группах. Осложнения развились у 12 больных (20,0%) в 1-й группе, у 3 пациентов (8,6%) во 2-й группе и у 2 пациентов (5,3%) в 3-й группе. У шести пациентов в группе 1 и у 3 пациентов группы 2 наблюдалось истекание желчи после операции. Все пациенты получили консервативное лечение, и истекание желчи самопроизвольно купировалось в течение 7 дней. У трех пациентов 1-й группы и у 1 пациента 2-й группы развилось скопление внутрибрюшной жидкости; всем пациентам проводилось лечение с использованием чрескожного катетерного дренирования под ультразвуковым контролем и парентерального введения антибиотиков. Инфицирование послеоперационной раны имело место у 3 больных 1-й группы. У 1 больного 2-й группы образовалась подпупочная раневая грыжа (рана канюлей диаметром 10 мм), которая была устранена хирургическим путем. Послеоперационных летальных исходов ни в одной из групп не было [23].
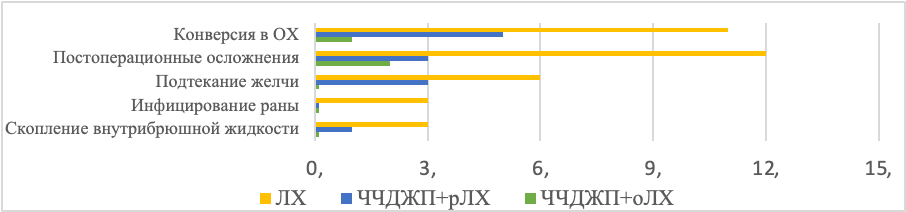
Рис. 4
Выводы
- Основным выводом нашего исследования является то, что ЧЧДЖП в сочетании с ЛХ превосходит ЛХ для эффективного лечения пожилых пациентов и пациентов высокого риска [21].
- Лабораторные и инструментальные данные показали эффективность ЧЧДЖП в улучшении состояния больного [21].
- ЧЧДЖП+ЛХ является более эффективной тактикой не только в сравнении с ЛХ, но открытой холецистэктомией и консервативной терапией [22].
- Отсроченная плановая ЛХ после ЧЧДЖП показала большую пользу в сравнении с ранней ЛХ, возможно вследствие улучшения состояния органа и спада воспаления [23].
Заключение
ЛХ является высокоэффективной хирургической процедурой у пациентов с острым холециститом. Однако у пожилых пациентов и пациентов из группы высокого риска с другими тяжелыми сопутствующими заболеваниями в острую фазу наблюдается более высокий уровень смертности и более высокий уровень конверсии в открытую холецистэктомию [24]. Таким образом, пожилые пациенты и пациенты с ОХ высокого риска срочно нуждаются в улучшенных процедурах и методах безопасного лечения заболевания, что важно, учитывая быстрорастущее пожилое население во всем мире. Для достижения этой цели в данном исследовании были приведены данные, доказывающие эффективность и безопасность ЧЧДЖП под ультразвуковым контролем в сочетании с ЛХ у пожилых пациентов и пациентов высокого риска [25]. ОХ вызывается обструкцией пузырного протока, и дренаж желчи из желчного пузыря является важным компонентом лечения ОХ для облегчения боли и уменьшения воспаления [26]. Использование ЧЧДЖП перед ЛХ имеет следующие преимущества: во-первых, ЧЧДЖП является простой, локальной и минимально инвазивной процедурой, применяемой для пациентов с тяжелыми системными заболеваниями. Во-вторых, ЧЧДЖП отлично подходит для декомпрессии набухшего желчного пузыря и предотвращает некроз и перфорацию желчного пузыря, обеспечивая улучшение местного кровообращения и контроль над инфекцией. Застойная желчь может быть быстро удалена из организма с помощью пункции, и с помощью этой процедуры у пациентов быстро облегчаются клинические симптомы ОХ [27].

.png&w=640&q=75)