Актуальность исследования
Хроническая боль является одной из наиболее распространённых и социально значимых медицинских проблем современности. По данным Всемирной организации здравоохранения (ВОЗ) и Международной ассоциации по изучению боли (IASP), от хронической боли страдает более 20% взрослого населения, что существенно снижает качество жизни, ограничивает трудоспособность и приводит к развитию коморбидных психоэмоциональных расстройств, включая депрессию и тревожные расстройства.
Современные подходы к диагностике и лечению хронической боли продолжают развиваться в связи с улучшением инструментальных методов исследования, совершенствованием фармакологических стратегий и внедрением инновационных технологий, таких как нейромодуляция и искусственный интеллект в анализе болевых синдромов. Однако до сих пор остаются нерешённые вопросы, связанные с эффективностью различных методов терапии, необходимостью индивидуального подхода к пациентам и минимизацией побочных эффектов длительного медикаментозного лечения.
Исследование современных методов диагностики и лечения хронической боли имеет высокую значимость для практической медицины, поскольку своевременное выявление причин боли и подбор адекватной терапии способны существенно улучшить прогноз для пациентов, снизить потребность в инвазивных процедурах и уменьшить социально-экономическую нагрузку на систему здравоохранения.
Цель исследования
Целью данного исследования является анализ и систематизация современных подходов к диагностике и лечению хронической боли, а также выявление перспективных направлений развития данной области медицины.
Материалы и методы исследования
В ходе исследования проведён анализ современных научных публикаций, клинических рекомендаций и данных Всемирной организации здравоохранения, Международной ассоциации по изучению боли и других международных источников.
Использованы методы сравнительного анализа диагностических и терапевтических стратегий, а также систематизированы новейшие разработки в области лечения хронической боли.
Результаты исследования
Хроническая боль определяется как болевое ощущение, сохраняющееся более 3 месяцев и выходящее за пределы нормального периода заживления тканей. Согласно Международной ассоциации по изучению боли (IASP) и 11-й версии Международной классификации болезней (ICD-11), хроническая боль подразделяется на первичную (независимое заболевание) и вторичную (следствие другой патологии) (табл. 1).
Таблица 1
Классификация хронической боли (ICD-11)
Категория боли | Описание |
Хроническая первичная боль | Независимое заболевание, не связанное с повреждением тканей (например, фибромиалгия, синдром хронической тазовой боли) |
Хроническая раковая боль | Боль, связанная с онкологическими заболеваниями или их лечением |
Хроническая постхирургическая и посттравматическая боль | Возникает после оперативных вмешательств или травм, несмотря на заживление |
Хроническая невропатическая боль | Развивается вследствие повреждения нервной системы (например, диабетическая полинейропатия) |
Хроническая головная боль и лицевая боль | Включает мигрени, кластерные головные боли и невралгии |
Хроническая висцеральная боль | Связана с заболеваниями внутренних органов (например, синдром раздражённого кишечника) |
Хроническая мышечно-скелетная боль | Связана с заболеваниями опорно-двигательного аппарата (например, остеоартрит, хроническая боль в спине) |
Формирование хронической боли связано с нарушениями на уровнях периферической, центральной и аффективной обработки болевых сигналов.
Основные механизмы хронизации боли:
- Ноцицептивный механизм – активация болевых рецепторов в ответ на повреждение тканей (характерен для остеоартрита, воспалительных заболеваний).
- Нейропатический механизм – вызван повреждением или дисфункцией нервных структур (например, постгерпетическая невралгия, диабетическая нейропатия).
- Центральная сенситизация – гиперактивность нейронов спинного мозга и головного мозга, усиливающая восприятие боли (например, при фибромиалгии).
Хроническая боль является ведущей причиной инвалидизации во всём мире. До 30% взрослого населения страдают от различных форм хронической боли [1, с. 17].
Статистика распространённости хронической боли в мире представлена на рисунке 1 (2020 г.).
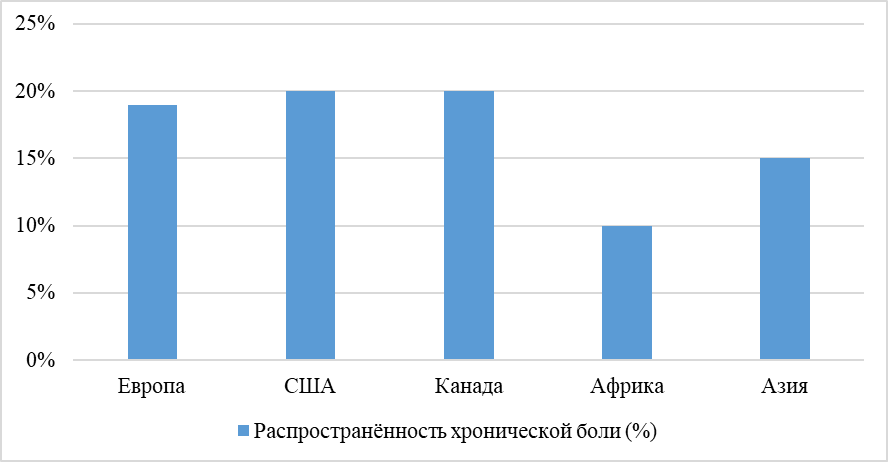
Рис. 1. Статистика распространённости хронической боли в мире
Хроническая боль оказывает влияние на психоэмоциональное состояние пациентов. Согласно исследованиям, около 40% пациентов с хронической болью имеют сопутствующие депрессивные и тревожные расстройства [2, с. 15].
Влияние хронической боли на различные аспекты жизни показано на рисунке 2.
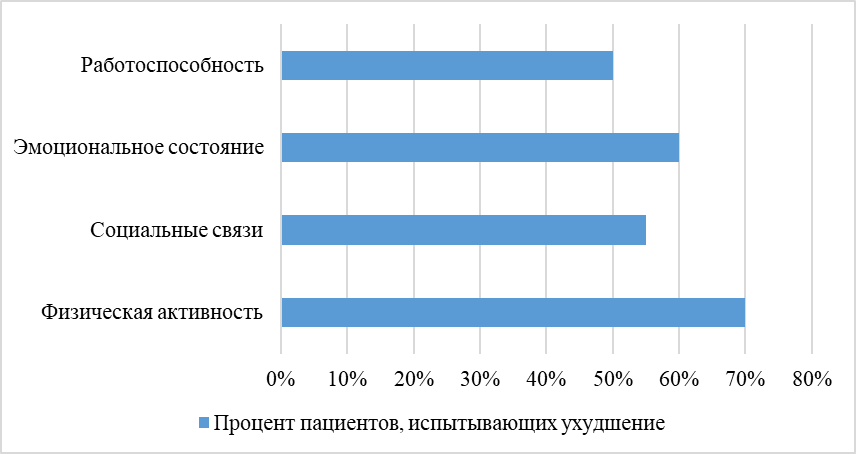
Рис. 2. Влияние хронической боли на различные аспекты жизни
Диагностика хронической боли представляет собой сложный и многогранный процесс, включающий клинические, инструментальные и лабораторные методы. Целью диагностики является не только выявление источника боли, но и определение её типа, механизма возникновения и влияния на качество жизни пациента [4, с. 40].
Клинические методы диагностики основаны на тщательном сборе анамнеза и физикальном обследовании. Они включают использование различных опросников и шкал для оценки интенсивности боли, её характера и влияния на повседневную активность. Среди них широко применяются Визуальная аналоговая шкала (ВАШ), Шкала вербальных описаний и Числовая рейтинговая шкала. Эти инструменты позволяют количественно оценить субъективные ощущения пациента и мониторировать динамику болевого синдрома.
Инструментальные методы диагностики направлены на выявление структурных и функциональных изменений, связанных с хронической болью. Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) используются для визуализации мягких тканей и костных структур, что позволяет обнаружить патологические изменения, такие как грыжи межпозвоночных дисков или опухоли. Электронейромиография (ЭНМГ) применяется для оценки состояния периферической нервной системы и выявления нейропатических нарушений. Функциональная МРТ (фМРТ) и позитронно-эмиссионная томография (ПЭТ) позволяют изучать активность различных отделов головного мозга, связанных с восприятием боли, что способствует пониманию механизмов центральной сенситизации.
Лабораторные методы диагностики включают определение биомаркеров воспаления, таких как С-реактивный белок и цитокины, что может свидетельствовать о наличии воспалительного процесса, способствующего хронизации боли. Генетические исследования направлены на выявление предрасположенности к развитию хронической боли и индивидуальной чувствительности к болевым стимулам.
Комплексный подход к диагностике хронической боли, включающий сочетание клинических, инструментальных и лабораторных методов, позволяет разработать индивидуальный план лечения и улучшить качество жизни пациентов [5, с. 626].
Сравнительная характеристика инструментальных методов диагностики хронической боли представлена в таблице 2.
Таблица 2
Сравнительная характеристика инструментальных методов диагностики хронической боли
Метод диагностики | Принцип действия | Показания | Ограничения |
Магнитно-резонансная томография (МРТ) | Визуализация мягких тканей и нервных структур | Грыжи дисков, опухоли, воспалительные процессы | Высокая стоимость, противопоказания (металлические имплантаты) |
Компьютерная томография (КТ) | Рентгеновская визуализация костных структур | Дегенеративные заболевания позвоночника, травмы | Радиационная нагрузка, меньшая детализация мягких тканей |
Электронейромиография (ЭНМГ) | Оценка проводимости нервных импульсов | Нейропатическая боль, диабетическая полинейропатия | Дискомфорт для пациента, зависимость от опыта врача |
Функциональная МРТ (фМРТ) | Оценка активности головного мозга | Центральная сенситизация, фибромиалгия | Ограниченная доступность, высокая стоимость |
Позитронно-эмиссионная томография (ПЭТ) | Анализ метаболической активности тканей | Онкологическая боль, сложные случаи хронической боли | Радиационная нагрузка, дороговизна |
Интервенционные методы лечения хронической боли представляют собой минимально инвазивные процедуры, направленные на блокирование болевых сигналов и снижение интенсивности болевого синдрома. Они применяются при неэффективности консервативных методов терапии и включают следующие ключевые подходы:
- Блокады нервов – введение анестетиков или кортикостероидов в область периферических нервов или нервных сплетений. Используются при нейропатической и ноцицептивной боли (например, блокады седалищного или тройничного нерва).
- Радиочастотная абляция (РЧА) – разрушение нервных волокон с помощью высокочастотного тока, что приводит к длительному снижению болевых ощущений. Применяется при артрозе позвоночника, фасеточных болях, невралгиях.
- Эпидуральные и фасеточные инъекции – введение лекарственных препаратов (анестетики, глюкокортикоиды) в эпидуральное пространство или суставные структуры позвоночника. Используются при хронической боли в спине и радикулопатиях.
- Спинальная стимуляция – имплантация электродов в эпидуральное пространство с целью подавления болевых сигналов электрическими импульсами. Применяется при рефрактерных формах хронической боли (постоперационный болевой синдром, комплексный регионарный болевой синдром).
- Интраспинальная инфузионная терапия – длительное введение анальгетиков (морфин, бупренорфин, баклофен) через имплантируемый насос в спинномозговое пространство. Используется при тяжелых формах боли, неподдающихся другим методам лечения.
Интервенционные методы играют важную роль в комплексной терапии хронической боли, позволяя улучшить качество жизни пациентов, снизить потребность в системной фармакотерапии и минимизировать побочные эффекты от длительного приема анальгетиков.
Количественное сенсорное тестирование (QST, Quantitative Sensory Testing) – это метод, позволяющий оценить чувствительность пациента к различным видам стимуляции, включая температурную, механическую и вибрационную. Данный метод особенно полезен при диагностике нейропатической боли, поскольку позволяет выявить нарушения в обработке болевых сигналов на периферическом и центральном уровнях.
Ключевые параметры QST:
- Порог восприятия боли – определяет минимальную интенсивность раздражителя, вызывающего боль.
- Порог термической чувствительности – оценивает нарушения температурной чувствительности, характерные для периферических невропатий.
- Аллодиния – болевая реакция на неболевые стимулы, например, при легком прикосновении.
Данные, полученные с помощью QST, позволяют не только дифференцировать ноцицептивную и нейропатическую боль, но и предсказать ответ пациента на определённые виды лечения.
В последние годы активно изучаются биомаркеры, которые могут служить объективными показателями наличия и выраженности хронической боли. Они включают в себя периферические воспалительные маркеры, нейротрансмиттеры, гормоны стресса и генетические факторы.
Наиболее значимые биомаркеры хронической боли представлены в таблице 3.
Таблица 3
Биомаркеры хронической боли
Биомаркер | Описание | Диагностическая значимость |
Интерлейкин-6 (IL-6) | Воспалительный цитокин | Связан с центральной сенситизацией, выявляется при фибромиалгии и ревматоидном артрите |
TNF-α (фактор некроза опухоли) | Основной медиатор воспаления | Повышенные уровни выявляются при невропатической боли и хронической боли в спине |
С-реактивный белок (СРБ) | Маркер системного воспаления | Может указывать на воспалительный компонент хронической боли |
Кортизол | Гормон стресса | Снижение уровня у пациентов с хронической болью указывает на дисфункцию гипоталамо-гипофизарно-надпочечниковой системы |
Изучение биомаркеров хронической боли способствует развитию персонализированной медицины, позволяя подбирать лечение на основе особенностей пациента.
Современные технологии искусственного интеллекта (ИИ) находят всё большее применение в анализе хронической боли. Системы машинного обучения используются для обработки данных медицинских изображений, предсказания эффективности лечения и выявления индивидуальных предрасположенностей к боли [3, с. 22].
Примеры использования ИИ в диагностике боли:
- Анализ изображений МРТ с помощью нейросетей для выявления изменений в белом и сером веществе мозга, связанных с хронической болью.
- Анализ голосовых характеристик пациента для определения уровня боли и эмоционального состояния.
- Мобильные приложения с алгоритмами ИИ, анализирующие поведенческие и физиологические данные пациента (например, изменение двигательной активности, частота сердечных сокращений).
Исследования показывают, что применение ИИ в диагностике хронической боли позволяет снизить субъективность оценки боли и улучшить точность диагностики, особенно у пациентов с неясной клинической картиной.
Инновационные направления в диагностике и лечении хронической боли активно развиваются, предлагая новые подходы и технологии для улучшения качества жизни пациентов:
- Персонализированная медицина. Персонализированная медицина предполагает индивидуальный подход к диагностике и лечению, основанный на генетических, эпигенетических и других биомаркерах пациента. Это позволяет учитывать особенности организма при выборе терапевтических стратегий, повышая эффективность лечения и снижая риск побочных эффектов.
- Биомедицинские технологии. Современные биомедицинские технологии, включая клеточную и генную терапию, открывают новые возможности в лечении хронической боли. Например, использование стволовых клеток для регенерации повреждённых тканей или генная терапия для коррекции генетических дефектов, приводящих к болевым синдромам.
- Нейротехнологии. Нейротехнологии, такие, как глубокая стимуляция мозга (DBS), используются для модуляции нейронной активности и уменьшения болевых ощущений. DBS показала эффективность при лечении хронической боли, особенно в случаях, не поддающихся традиционной терапии.
- Фокусированный ультразвук высокой интенсивности (HIFU). HIFU применяется для неинвазивной нейромодуляции и лечения различных болевых синдромов. Эта технология позволяет воздействовать на глубокие структуры мозга без хирургического вмешательства, что открывает новые перспективы в терапии хронической боли.
- Ядерная медицина. Методы ядерной медицины, такие как позитронно-эмиссионная томография, используются для диагностики и мониторинга хронической боли. Они позволяют визуализировать метаболическую активность тканей и выявлять патологические изменения, связанные с болевыми синдромами.
Выводы
Таким образом, современные подходы к диагностике и лечению хронической боли требуют комплексного междисциплинарного подхода, включающего клинические, инструментальные и лабораторные методы. Развитие инновационных технологий, таких как функциональная нейровизуализация, биомаркеры боли, нейромодуляция и искусственный интеллект, открывает новые возможности для персонализированной медицины. Будущие исследования должны быть направлены на выявление новых механизмов хронизации боли, разработку эффективных методов её профилактики и индивидуализацию терапевтических стратегий, что позволит повысить качество жизни пациентов и снизить социально-экономическую нагрузку на здравоохранение.
