Введение
Желудочковые экстрасистолы (ЖЭ) – это единичные желудочковые импульсы, вызванные re-entry в желудочке или возникающие по механизму анормального автоматизма кардиомиоцитов желудочков. Широко распространены как у здоровых лиц, так и у людей с заболеваниями сердца. Могут протекать асимптомно или вызывать сердцебиения.
Хотя желудочковые экстрасистолы (ЖЭ) у молодых людей и спортсменов, как правило, доброкачественные, иногда они могут указывать на структурное заболевание сердца и приводить к внезапной сердечной смерти во время занятий спортом. В этом обзоре рассматриваются распространенность, клиническое значение диагностическая/ прогностическая оценка желудочковых экстрасистол у спортсменов. В статье основное внимание уделяется характеристикам ЖЭ, таким как морфологическая картина эктопического комплекса QRS и ответ на физическую нагрузку, которые точно стратифицируют риск. В статье предложен алгоритм, который поможет спортивному врачу вести спортсмена с ЖЭ. Также рассматривается, какие спортсмены нуждаются в более глубоком обследовании, включая МРТ сердца, чтобы исключить патологический миокардиальный субстрат, и какие спортсмены могут оставаться допущенными к соревновательным видам спорта, а каких следует отстранить.
Подростки и молодые люди, занимающиеся спортом, имеют риск внезапной сердечной смерти (ВСС) в три раза выше своих сверстников, ведущих малоподвижный образ жизни [1, 2]. ЭКГ тест с нагрузкой может предупредить о повышенном риске аритмии во время занятий спортом. Как следствие, ЖЭ на ЭКГ спортсмена требуют точного клинического обследования, которое обычно включает 24-часовой амбулаторный мониторинг ЭКГ, тестирование с максимальной нагрузкой и эхокардиографию, чтобы исключить наличие сердечного заболевания [2, 4].
Некоторые аритмические субстраты, такие как апикальный вариант гипертрофической кардиомиопатии, сегментарная аритмогенная кардиомиопатия или неишемический рубец левого желудочка, могут быть пропущены при рутинной эхокардиографии и обнаруживаются только с помощью магнитно-резонансной томографии сердца (МРТ) с поздним накоплением гадолиния [5]. Этот визуализирующий тест требует много времени, дорог и малодоступен, поэтому его нельзя предложить для систематической оценки спортсменов с ЖЭ.
Распространенность ЖЭ
ЖЭ являются частым признаком ЭКГ среди населения в целом и регистрируются у 75% здоровых людей, подвергающихся 24-часовому амбулаторному мониторированию ЭКГ, с распространенностью, которая увеличивается с возрастом [6].
В группе из 355 профессиональных итальянских спортсменов с ЖА и без сопутствующих структурных аномалий аритмии имели тенденцию к уменьшению после детренировки, и последующее наблюдение прошло без осложнений, что позволяет предположить, что ЖЭ могут быть следствием структурного и нейровегетативного ремоделирования сердца спортсмена [7].
Большинство исследований, сравнивающих распространенность ЖА при 24-часовом амбулаторном мониторировании ЭКГ у здоровых спортсменов и лиц, ведущих малоподвижный образ жизни, показали, что только у небольшого количества спортсменов обнаруживаются частые или комплексные ЖА, причем их встречаемость не отличается от таковой у лиц, ведущих малоподвижный образ жизни [8, 9].
ЖЭ с неблагоприятным прогнозом
Холтеровское мониторирование является ключевым тестом для оценки «аритмической нагрузки», то есть количества ЖЭ в течение 24 часов и их склонности к образованию бигеминий, тригеминий или неустойчивой желудочковой тахикардии (ЖТ). Более 500 ЖЭ за 24 часа при холтеровском мониторировании могут сигнализировать о риске внезапной сердечной смерти и являются диагностическим критерием аритмогенной кардиомиопатии [10, 11]. Однако частые ЖЭ могут иметь и благоприятный прогноз, если исключить структурное заболевание и опосредованную тахикардией дисфункцию левого желудочка [6, с. 12-14]. Эктопические очаги, расположенные в выносящем тракте правого или левого желудочка или в ветви левой ножки пучка Гиса, могут приводить к очень частым ЖЭ (>10 000/24 часа), которые обычно изолированы и возникают при отсутствии патологического миокардиального субстрата [12, 13].
Текущие согласованные стандарты интерпретации ЭКГ у спортсменов предполагают, что две или более ЖЭ на ЭКГ в состоянии покоя являются основанием для начала дополнительного исследования у бессимптомного спортсмена, но даже одна ЖЭ, особенно с морфологией QRS «риска», может стать основанием для обследования [16].
Сложные ЖЭ имеют высокий риск потенциально злокачественного развития и, следовательно, требуют более глубокой клинической оценки основного субстрата. Сообщалось, что у профессиональных спортсменов с частыми (> 2000/24 часа) ЖЭ и неустойчивой желудочковой тахикардией вероятность наличия структурного заболевания сердца выше, чем у спортсменов с менее сложными ЖЭ [7].
Морфология
Оценка морфологии эктопического комплекса QRS на ЭКГ помогает выявить анатомическое происхождение желудочковых аритмий (см. табл. 1). Идиопатические ЖЭ характеризуются отсутствием структурного заболевания сердца и благоприятным прогнозом, а также имеют характерные ЭКГ-паттерны [17, 18].
Таблица 1
Морфология и характеристики желудочковых экстрасистолий, встречающихся в клинической практике
|
Паттерны |
QRS морфология |
Происхождение эктопического ритма |
Комментарии |
Рисунок |
|---|---|---|---|---|
|
«Доброкачественные» паттерны у спортсменов |
| |||
|
Инфундибулярный |
БЛНПГ* с поздним прекардиальным переходом (R/S=1 после V3) и нижней осью†. |
Выносящий тракт правого желудочка. |
Обычно доброкачественные |
Рисунок 1A |
|
БЛНПГ* и нижняя ось†, но с маленькими зубцами R в V1 и ранним прекардиальным переходом (R/S=1 в V2 или V3). |
Выносящий тракт левого желудочка. |
Обычно доброкачественные |
Рисунок 1B | |
|
Фасцикулярный |
Типичная БПНПГ*** с верхней осью‡ и комплексом QRS <130 мс. |
Левая задняя ветвь левой ножки пучка Гиса. |
Обычно доброкачественные |
Рисунок 1C
|
|
Типичная БПНПГ*** с нижней осью† и комплексом QRS <130 мс. |
Левая передняя ветвь левой ножки пучка Гиса. |
Обычно доброкачественные |
Рисунок 1D | |
|
«Недоброкачественные» паттерны у спортсменов |
| |||
|
|
Атипичная БПНПГ** и комплекс QRS ≥130 мс. |
Кольцо митрального клапана, сосочковые мышцы или левый желудочек. |
Могут быть связаны с поражением миокарда. |
Рисунок 3 и 5 |
|
|
БЛНПГ* с верхней‡ или промежуточной осью‡‡. |
Свободная стенка правого желудочка или межжелудочковая перегородка. |
Могут быть связаны с поражением миокарда. |
Рисунок 4 |
Примечания:
- БЛНПГ*: отрицательный комплекс QRS в отведении V1.
- Атипичная БПНПГ**: положительный комплекс QRS в отведении V1, не напоминающий типичную БПНПГ.
- Типичная БПНПГ***: паттерн rSR’ в отведении V1 и зубец S шире, чем зубец R в отведении V6.
- Нижняя ось QRS†: положительный QRS в нижних отведениях (II, II, aVF).
- Верхняя ось QRS‡: отрицательный QRS в нижних отведениях.
- Промежуточная ось QRS‡‡: положительные комплексы QRS как в aVF, так и в aVL.
- Прекардиальный переход: прекардиальное отведение, в котором комплекс QRS становится преимущественно положительным.
Наиболее распространенная форма идиопатических ЖЭ показывает ЭКГ-паттерн блокады левой ножки пучка Гиса (БЛНПГ) с нижней осью QRS (также называемый «инфундибулярный» паттерн). Паттерн БЛНПГ распознается по отрицательному комплексу QRS в отведении V1, в то время как отрицательный комплекс QRS в отведении aVL и положительный QRS в нижних отведениях (II, II, aVF) обозначают нижнюю ось. Когда преобладает положительный вольтаж эктопического комплекса QRS за пределами V3, источником аритмии обычно является выходной тракт правого желудочка (ПЖ) (рис. 1А). Подобная морфология, но с небольшими зубцами R в V1 и более ранним прекардиальным переходом (комплекс QRS становится положительным в V2 или V3) часто указывает на происхождение ЖЭ из выносящего тракта левого желудочка (ЛЖ) (рис. 1B). При холтеровском мониторировании эктопические экстрасистолы обычно проявляются частыми изолированными ЖЭ и редкими парами, но иногда также могут возникать тройки или серии неустойчивых ЖТ. Желудочковая эктопия обычно чаще возникает днем, чем ночью или после периода физической нагрузки, и временно подавляется синусовой тахикардией. Характерно, что во время нагрузочного тестирования идиопатические ЖЭ из правого желудочка или выходного тракта левого желудочка уменьшаются или исчезают на пике нагрузки и вновь появляются во время восстановления [19].
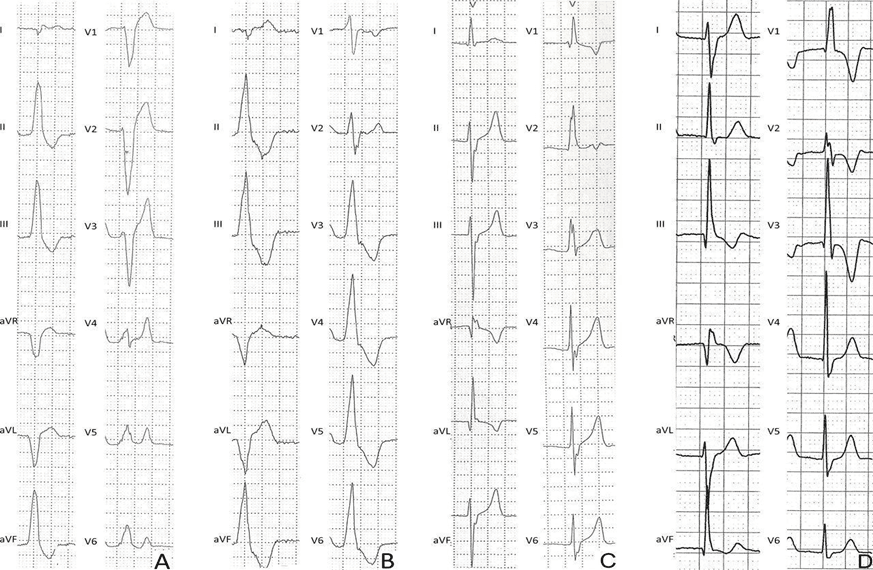
A) Морфология доброкачественных желудочковых экстрасистол у здоровых спортсменов. Желудочковая экстрасистолия с отрицательным комплексом QRS в V1 (подобный блокаде левой ножки пучка Гиса), прекардиальным переходом S/R в V4 и нижней осью QRS в отведениях от конечностей, согласующейся с происхождением из выносящего тракта правого желудочка; B) Преждевременная желудочковая экстрасистола с отрицательным комплексом QRS в V1 (паттерн, похожий на блокаду левой ножки пучка Гиса), прекардиальный переход S/R в V2/V3 и нижнюю ось QRS в отведениях от конечностей, что свидетельствует о происхождении из выносящего тракта левого желудочка; C) Желудочковая экстрасистолия с относительно узким комплексом QRS (120–130 мс) и типичной конфигурацией блокады правой ножки пучка Гиса/верхней оси, что свидетельствует о происхождении из задней ветви левой ножки пучка Гиса; D) Желудочковая экстрасистолия с относительно узким комплексом QRS (120–130 мс) и типичной конфигурацией блокады правой ножки пучка Гиса/нижней оси, что свидетельствует о происхождении из передней ветви левой ножки пучка Гиса
Рис. 1
Другой паттерн, совместимый с идиопатическими и доброкачественными ЖЭ, представляет собой «фасцикулярный» паттерн, характеризующийся типичной морфологией блокады правой ножки пучка Гиса (БПНПГ), верхней оси QRS и продолжительностью QRS <130 мс (рис. 1C). Типичная БПНПГ распознается по паттерну rSR' в отведении V1 и зубцу S, более широкому, чем зубец R в отведении V6, в то время как верхняя ось представлена отрицательным комплексом QRS в нижних отведениях. Этот паттерн показывает БПНПГ с левой передней фасцикулярной блокадой и указывает на происхождение ЖЭ от задней ветви левой ножки пучка Гиса. В редких случаях ЖЭ исходят из передней ветви левой ножки пучка Гиса и демонстрируют типичную морфологию БПНПГ и нижней оси, обусловленную БПНПГ с блокадой задней ветви левой ножки пучка Гиса (рис. 1D) [20]. Менее распространенные источники идиопатических ЖЭ включают кольцо митрального клапана и папиллярные мышцы. В обоих случаях ЖЭ показывают широкий (> 130 мс) QRS с «атипичным» паттерном БПНПГ (положительный комплекс QRS в V1, не напоминающий типичную БПНПГ) и вариабельной осью QRS, что в контексте структурного заболевания сердца требует всесторонней оценки [21].
Исследование показало, что у большинства соревнующихся спортсменов (68%) с ЖЭ при нагрузочном тестировании при отсутствии структурного заболевания морфология эктопического QRS соответствовала происхождению из выносящего тракта правого желудочка. В 15% морфология ЖЭ предполагала фасцикулярное происхождение и в 9% – выходного тракта ЛЖ. Другие морфологии, такие как БЛНПГ/верхняя ось или БПНПГ/QRS >130 мс, встречались редко. Эти результаты согласовывались с данными другого исследования, в котором сообщалось, что у 73% спортсменов с ЖЭ при оценке была обнаружена морфология БЛНПГ эктопического QRS, у 21% были фасцикулярные ЖЭ и только у 6% были ЖЭ с морфологией БПНПГ/QRS >130 мс [14].
При 24-часовом холтеровском мониторировании в 12 отведениях были получены следующие результаты: из 286 молодых спортсменов и 143 человек из контрольной группы, ведущих малоподвижный образ жизни, только у 6 (2,1%) спортсменов наблюдалось > 500 ЖЭ/день, причем у 5 (83,3%) из них была инфундибулярная или фасцикулярная морфология эктопического комплекса QRS [8]. Аналогичным образом, в исследовании 136 спортсменов среднего возраста, 8 из 10 спортсменов с > 500 ЖЭ/день показали инфундибулярную или фасцикулярную морфологию [9].
Напротив, другие морфологии ЖЭ, такие как БЛНПГ/промежуточная или верхняя ось или БПНПГ/промежуточная или верхняя ось и широкий комплекс QRS, встречаются у спортсменов нечасто, а если они присутствуют, то обычно менее многочисленны, сложны (повторяющиеся, полиморфные, короткосвязанные) и/или индуцированные физической нагрузкой и могут быть связаны со структурным заболеванием миокарда. Исследования спортсменов, прошедших МРТ сердца для оценки желудочковой аритмии, показывают, что ЖЭ с морфологией, подобной БПНПГ, и широким QRS (> 130 мс) чаще отражают поражения миокарда (особенно неишемический рубец миокарда левого желудочка, о чем свидетельствует контрастирование гадолинием) [5, 8, 23, 24].
Из-за важности морфологии эктопического комплекса QRS при диагностическом обследовании и оценке риска следует приложить все усилия для описания ее точной характеристики.
Предикторы неблагоприятных исходов при ЖЭ
Независимо от морфологии QRS, ранние ЖЭ и ЖЭ, которые накладываются на предшествующий зубец Т (пик или ранее), следует рассматривать как предикторный знак электрической нестабильности миокарда, как следствие ранней/неоднородной реполяризации желудочков, которая может предрасполагать к фибрилляции желудочков при отсутствии структурного заболевания сердца (т. е. идиопатической фибрилляции желудочков)(рис. 2) [25]. Спортсменов с ранними ЖЭ и невнятным терминальным комплексом QRS, следует направить к специалисту с целью проведения электрофизиологического исследования.
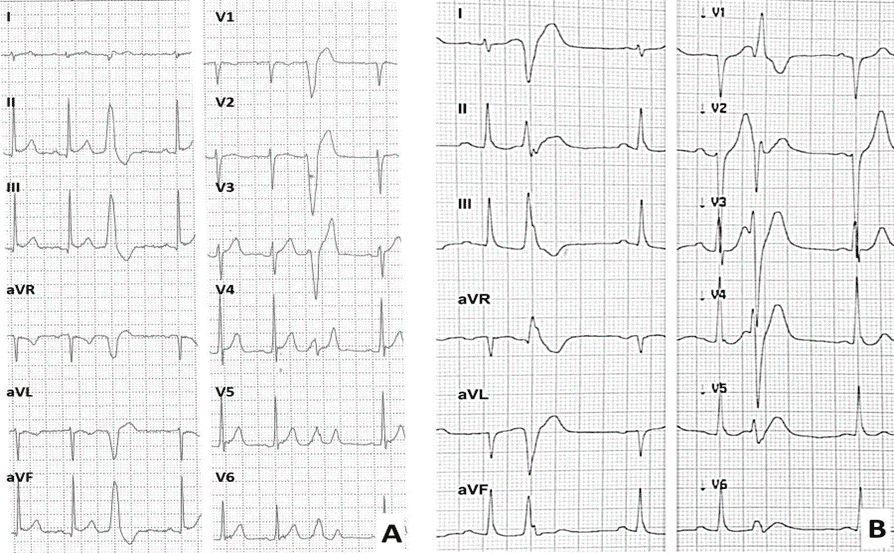
Интервал сцепления преждевременных желудочковых сокращений: A) Нормальный интервал сцепления в инфундибулярном паттерне желудочковой экстрасистолы; B) Короткие парные экстрасистолы желудочков и невнятный терминальный комплекс QRS в нижнелатеральных отведениях с последующим плоским сегментом ST у спортсмена с идиопатической фибрилляцией желудочков
Рис. 2
ЖЭ, вызванные физическими упражнениями, вызывают клиническую настороженность, потому что желудочковые аритмии, связанные с сердечными заболеваниями, такими как кардиомиопатия, миокардит и болезни ионных каналов, часто усугубляются адренергической стимуляцией [1, 5, 8, 23, 26]. С другой стороны, ЖЭ, которые становятся менее частыми или исчезают с увеличением физической нагрузки, обычно являются идиопатическими и доброкачественными и часто имеют инфундибулярное происхождение (т. е. из выносящего тракта правого или левого желудочка) [27, 28]. В когорте спортсменов, которым была проведена МРТ для оценки ЖЭ, была обнаружена более высокая распространенность патологических миокардиальных субстратов среди спортсменов с ЖЭ, вызванными физической нагрузкой, по сравнению с теми, у кого аритмия подавлялась физической нагрузкой [23]. В частности, вызванные физической нагрузкой комплексные ЖЭ с морфологией БПНПГ и QRS> 130 мс были самыми сильными предикторами патологических результатов на МРТ (рис. 3). Таким образом, клиницисты должны оценить индуцируемость ЖЭ и то, как ЖЭ реагируют на тест с максимальной нагрузкой, с целью выявления спортсменов с аритмическим миокардиальным субстратом.
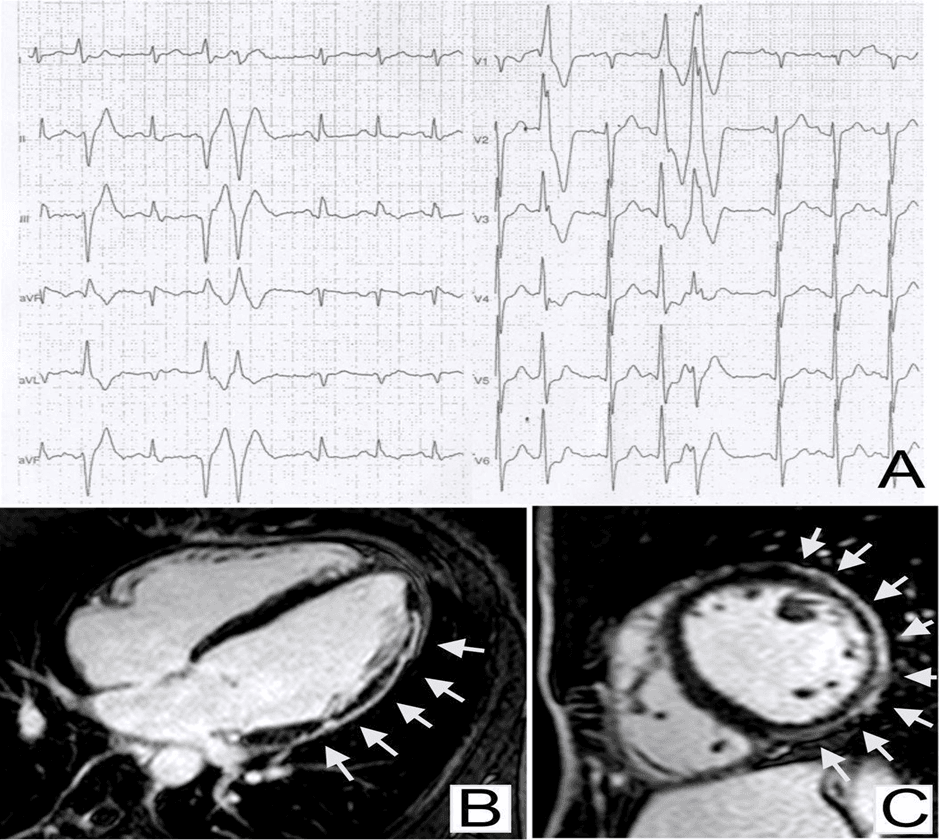
Желудочковые экстрасистолы с ЭКГ паттерном БПНП эктопического комплекса QRS и структурным заболеванием миокарда левого желудочка. Частая и парная экстрасистолия желудочков с блокадой правой ножки пучка Гиса/морфологией QRS верхней оси во время нагрузочного тестирования у 42-летнего спортсмена, занимающегося боевыми искусствами (А). Проекция по длинной оси (B) и проекция по короткой оси (C) постконтрастных магнитно-резонансных последовательностей сердца, показывающая субэпикардиальную/среднюю миокардиальную «полосу» позднего усиления гадолиния, включающую переднебоковые, латеральные и нижнелатеральные сегменты стенки левого желудочка (стрелки)
Рис. 3
Вызванные физической нагрузкой ЖЭ с полиморфной морфологией, особенно с чередующейся морфологией от сокращения к сокращению (так называемый «двунаправленный» паттерн), связаны с высоким риском ВСС при физических усилиях. Данный аритмический паттерн может быть выражением наследственного заболевания ионных каналов, катехоламинергической полиморфной ЖТ, которая предрасполагает к адренергически зависимым ЖА, которые могут перерождаться в фибрилляцию желудочков [26].
Реакция на детренировку
Предыдущее исследование показало, что у большинства спортсменов с преждевременными желудочковыми экстрасистолами и без сопутствующей болезни сердца аритмия уменьшалась или исчезала после 3-6 месяцев отсутствия тренировок. В то время как спортсмены с устойчивыми ЖЭ считались непригодными для участия в соревновательных видах спорта, тем, у кого количество ЖЭ уменьшилось после отмены тренировок, было разрешено возобновить спортивную деятельность, и их долгосрочное наблюдение подтверждало ремиссию [22].
Однако другие исследования показали противоречивые результаты и поставили под сомнение прогностическую ценность детренированности спортсменов с ЖЭ. Biffi и соавт. [29] продемонстрировали, что у здоровых спортсменов-олимпийцев с частыми ЖЭ чаще всего наблюдается уменьшение или исчезновение аритмии при детренировке. Это открытие было интерпретировано как подтверждение того, что ЖЭ являются частью физиологического спектра электрических и структурных адаптивных изменений сердца к физическим нагрузкам (так называемое «спортивное сердце»). С другой стороны, те же авторы в последующих исследованиях обнаружили что перетренировка спортсменов не вызывала рецидивов ЖЭ и, что не было корреляции между аритмической нагрузкой и степенью гипертрофии левого желудочка, вызванной тренировкой [30]. Delise и соавт. [31] не обнаружили каких-либо различий в поведении желудочковых аритмий (сохранение или снижение) во время наблюдения в группе спортсменов, продолжающих тренировки, по сравнению с группой спортсменов, прервавших спортивную деятельность.
Как оценить спортсмена с ЖЭ
В таблице №2 ЖЭ классифицируются у спортсменов на основе количества, морфологической картины, сложности, реакции на нагрузку и клинических проявлений. В таблице представлены критерии, позволяющие отличить «обычные» и доброкачественные ЖЭ от «необычных» ЖЭ, которые связаны с более высоким риском сердечной патологии. Этот подход имеет решающее значение для надлежащего ведения спортсмена с ЖЭ, чтобы определить стратификацию аритмического риска и диагностическую работу для подтверждения (или исключения) структурного заболевания сердца.
Таблица 2
Классификация и стратификация риска желудочковой экстрасистолы у спортсменов
|
|
Доброкачественные |
Недоброкачественные |
|---|---|---|
|
Характеристики ЖЭС |
|
|
|
Морфология эктопического QRS |
БЛНПГ/нижняя ось, типичная БПНПГ и узкий комплекс QRS (<130 мс) |
БЛНПГ/промежуточная или верхняя ось, атипичная БПНПГ и широкий комплекс QRS (≥130 мс) |
|
Ответ на нагрузочное тестирование |
Уменьшение/подавление |
Сохранение/увеличение |
|
Сложность ЖЭС |
Изолированные, мономорфные |
Повторяющиеся***, полиморфные |
|
Короткий интервал сцепления* |
Нет |
Да |
|
Клинические данные |
|
|
|
Симптомы |
Нет |
Да |
|
Семейный анамнез ВСС ** или кардиомиопатии |
Нет |
Да |
|
Другие ЭКГ отклонения |
Нет |
Да |
|
Отклонения на визуализации |
Нет |
Да |
Примечание:
*ЖЭ накладываются на предшествующий пик зубца T или ранее (т. е. R на T).
**Преждевременная внезапная сердечная смерть (ВСС) определяется как наступившая в возрасте до 40 лет у мужчин и до 50 лет у женщин.
***Бигемении, тригемении или неустойчивая желудочковая тахикардия.
Наличие ЖЭ на ЭКГ спортсмена в покое или при нагрузочном тесте само по себе не приводит к диагнозу сердечного заболевания, но должно запускать каскад дальнейших сердечно-сосудистых исследований для подтверждения (или исключения) кардиальной патологии. Международные критерии интерпретации ЭКГ у спортсменов предполагают, что дальнейшая оценка оправдана, когда ≥2 ЖЭ регистрируется на ЭКГ в 12 отведениях в покое [16]. Однако даже одна ЖЭ может заслуживать внимания, особенно при наличии одного или нескольких из этих пяти признаков:
- положительный семейный анамнез преждевременной ВСС или кардиомиопатии;
- соответствующие симптомы;
- сопутствующие отклонения на ЭКГ;
- необычная морфология ЖЭ;
- короткий интервал сцепления.
Электрокардиография
ЭКГ является важной частью обследования спортсменов с ЖЭ, поскольку сопутствующие нарушения реполяризации/деполяризации могут предоставить важную информацию о возможной лежащей в основе кардиомиопатии или каналопатии [3, 16, 32].
К наиболее значимым ЭКГ феноменам, которые соответствуют патологии сердечной мышцы, относятся аномалии реполяризации: инверсия зубца Т и депрессия сегмента ST, а также патологические зубцы Q, нарушения внутрижелудочковой проводимости, предвозбуждение желудочков и удлиненный интервал QT [3, 16, 32]. В соответствии с текущими рекомендациями по интерпретации ЭКГ спортсменов эти отклонения на ЭКГ классифицируются как аномальные и не связанные с тренировкой результаты ЭКГ, которые требуют дополнительного исследования для исключения заболевания миокарда.
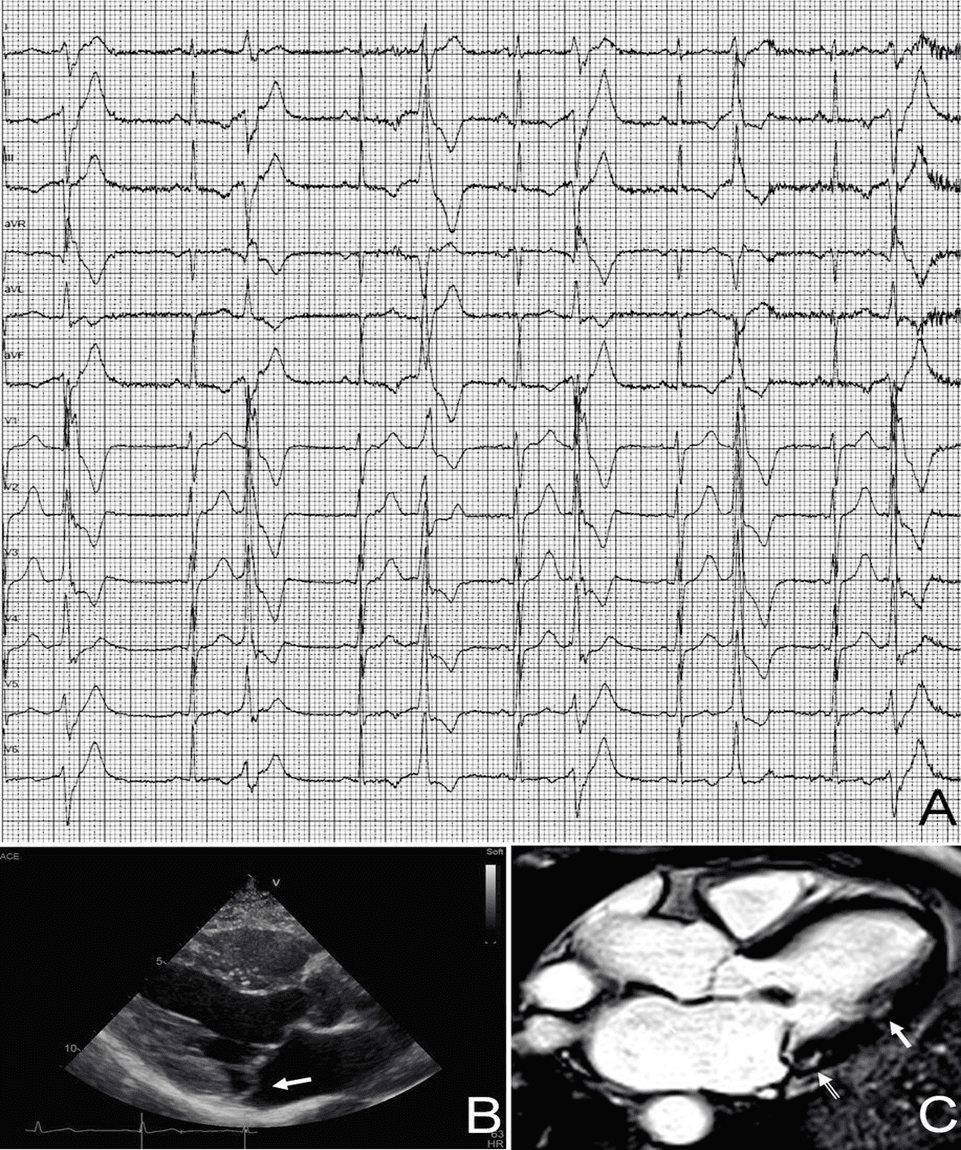
ЖЭ с морфологией БЛНПГ и другими ЭКТ отклонениями, такими как: инверсия зубца Т, продолжительный подъем зубца S или волна эпсилон, в неэктопических комплексах в высокой степени свидетельствует об аритмогенной кардиомиопатии (рис. 4) [10, 33-35]. С другой стороны, ЖЭ с паттерном БПНПГ >130 мс и отрицательными зубцами T в левых прекардиальных отведениях (V5-V6) в неэктопических комплексах должны вызвать подозрение на такие заболевания миокарда ЛЖ, как дилатационная кардиомиопатия, неишемический рубец ЛЖ (рис. 3), гипертрофическая кардиомиопатия или митральный пролапс, ассоциированный с аритмией (рис. 5) [5, 15, 36].
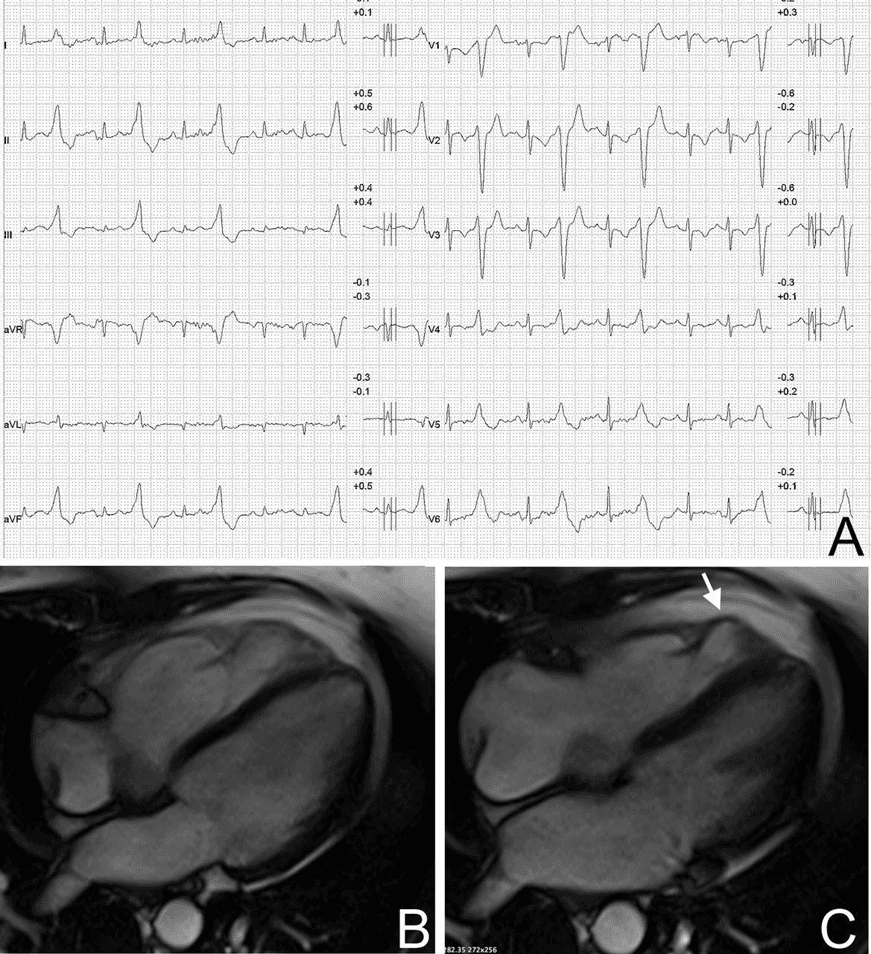
Желудочковые экстрасистолы с блокадой левой ножки пучка Гиса и лежащим в основе заболеванием миокарда правого желудочка. Желудочковые экстрасистолы с паттерном блокады левой ножки пучка Гиса/промежуточной оси, связанные с аномалиями ЭКГ (низкий вольтаж комплекса QRS в отведениях от конечностей и отрицательные зубцы Т в V1–V3 при неэктопических экстрасистолах), которые усиливались при нагрузочном тесте у 34-летней бегуньи (А). Последовательность магнитно-резонансной съемки сердца (четырехкамерная проекция) выявила дилатацию правого желудочка с гипертрабекуляцией (диастолическая рамка) (В) и дискинезию (стрелка) свободной стенки правого желудочка (систолическая рамка), что соответствует аритмогенной кардиомиопатии (С)
Рис. 4
Преждевременные желудочковые сокращения у спортсмена с митральным пролапсом, ассоциированным с аритмией. Желудочковые экстрасистолы с морфологией БПНП и переменной осью QRS, что свидетельствует о множественных эктопических очагах в миокарде левого желудочка (А). Эхокардиография (длинная парастернальная проекция), показывающая утолщение и пролапс створок митрального клапана (стрелка) (B). Постконтрастная последовательность магнитно-резонансной томографии сердца (апикальная четырехкамерная проекция), показывающая потенциально аритмогенные области миокардиального фиброза/позднего усиления гадолинием, локализованные позади задней створки митрального клапана (незакрашенная стрелка) и в области имплантата заднелатеральной папиллярной мышцы (стрелка) (С)
Рис. 5
Нагрузочное тестирование
Тестирование с физической нагрузкой является частью первой линии оценки спортсменов с ЖЭ. Оно позволяет оценить поведение ЖЭ при увеличении рабочей нагрузки, а также позволяет обнаружить другие аномалии, таких как изменения сегмента ST, аномальная реакция артериального давления на физическую нагрузку или нарушение толерантности к физической нагрузке, которые могли бы свидетельствовать о структурном сердечном заболевании. Нагрузочные пробы у спортсменов следует продолжать до утомления, чтобы повысить чувствительность теста для выявления адренергически зависимых ЖЭ или ишемии миокарда, возникающей при высокой нагрузке.
Эхокардиография
Эхокардиография представляет собой первый тест для исследования возможного структурного заболевания сердца у спортсменов с ЖЭ. Эхокардиография направлена на оценку систолической функции (как глобальной, так и регионарной), картины диастолического наполнения, толщины стенки желудочка и размера камеры, а также на оценку аномалий движения стенок, характерных для ишемической болезни сердца, клапанных аномалий, врожденных пороков сердца и кардиомиопатий. Эхокардиография также является основным методом скрининга для характеристики отхождения коронарных артерий от аорты и позволяет выявить врожденные аномалии коронарных артерий, которые являются ведущими причинами индуцированных ишемией ЖА и ВСС у спортсменов [37]. Zeppilli и соавт. [38] и Peliccia и соавт. [39] продемонстрировали возможность эхокардиографической визуализации отхождения коронарных артерий у подавляющего большинства молодых спортсменов, у которых как правило оптимальное ультразвуковое окно с превосходным качеством изображения.
Тем не менее, эхокардиография имеет значительные ограничения в оценке спортсменов с ЖЭ из-за ее неспособности выявить некоторые состояния, потенциально связанные с ВСС во время занятий спортом, такие как интрамуральный ход коронарных артерий, атеросклеротический стеноз коронарных артерий, апикальная гипертрофия или сегментарный субэпикардиально-медиомуральный миокардиальный фиброз.
МРТ сердца
МРТ обеспечивает дополнительную диагностическую ценность эхокардиографии у спортсменов с ЖЭ [24]. Она позволяет точно оценить размеры полости, толщину стенки, глобальную систолическую функцию и регионарные аномалии движения стенок обоих желудочков; кроме того, МРТ обладает уникальной способностью выявлять и количественно оценивать аномалии ткани миокарда, такие как отек, жировая инфильтрация или фиброз замещающего типа, с помощью метода позднего накопления гадолиния. Сообщалось, что МРТ с контрастным усилением способна идентифицировать наличие неишемического рубца ЛЖ, который не обнаруживается при эхокардиографии, у значительной части спортсменов с явно необъяснимыми ЖЭ или нарушениями реполяризации [8, 9, 23, 24, 40, 41]. Эти рубцы не обнаруживаются при анализе движения стенок на эхокардиографии, потому что они затрагивают сегментарную область желудочковой мускулатуры и не затрагивают субэндокардиальный слой стенки, который в основном способствует утолщению миокарда. Как следствие, МРТ-метод стал ключевым тестом для оценки спортсменов с ЖЭ с морфологическими признаками высокого риска. МРТ также ценна, когда эхокардиография неубедительна, особенно если эктопический QRS широкий (> 130 мс) при паттерне БПНПГ/верхней оси, что предполагает происхождение от нижнелатеральной стенки левого желудочка. Вероятность обнаружения скрытой аномалии миокарда на МРТ у спортсменов с ЖЭ наиболее высока, когда они являются комплексными и/или вызваны физическими нагрузками [23]. В соответствии с текущими согласованными стандартами интерпретации ЭКГ у спортсменов дополнительная оценка с помощью МРТ также показана спортсменам с ≥ 2000 ЖЭ за 24 часа (независимо от морфологии ЖЭ, сложности и реакции на нагрузку). При этом эта рекомендация для МРТ, основанная просто на количестве ЖЭ, может быть устаревшей в свете более современных научных взглядов на стратификацию аритмического риска у спортсменов.
Подведение итогов оценки
На рис. 6 представлена практическая блок-схема клинической оценки спортсмена с ЖЭ. Обследования первой линии включают эхокардиографию, тест с максимальной физической нагрузкой и 24-часовой амбулаторный мониторинг ЭКГ (в идеале с конфигурацией в 12 отведениях и включением тренировки). Если результаты этих обследований не соответствуют норме, дальнейшие анализы зависят от предполагаемого заболевания. Оценка спортсменов с отрицательными результатами первичных обследований основывается на характеристиках ЖЭ. Спортсмены с «доброкачественной» картиной ЖЭ (см. табл. 2) не требуют дальнейшего тестирования и могут считаться подходящими для участия в спортивных мероприятиях, за исключением случаев, когда клиническое подозрение на заболевание остается высоким из-за серьезных аритмических симптомов или положительного семейного анамнеза по ВСС или кардиомиопатии.

Предлагаемый алгоритм оценки спортсменов с преждевременной желудочковой экстрасистолией. 24-часовой мониторинг ЭКГ в идеале должен иметь конфигурацию с 12 отведениями
Рис. 6
Спортсменам с «недоброкачественным» паттерном ЖЭ следует пройти МРТ с контрастным усилением, независимо от симптомов, семейного анамнеза или результатов обследований первой линии, чтобы исключить скрытый миокардиальный субстрат с риском злокачественных аритмий во время занятий спортом.
ЖЭ, возникающие во время нагрузочного теста и усложняющиеся при увеличении нагрузки, могут быть признаком катехоламинергической полиморфной ЖТ, окончательный диагноз (или исключение) которой зависит от молекулярно-генетического тестирования на патогенетические мутации генов рианодинового рецептора или кальсеквестрина [26].
Согласно предложенной блок-схеме ведения спортсменов с ЖЭ (см. рис. 6), дальнейшая диагностическая оценка с помощью сложных (и дорогостоящих) визуализирующих тестов или молекулярно-генетического тестирования ограничена небольшой подгруппой спортсменов с «недоброкачественными» характеристиками ЖЭ, которые могут отражать клинически скрытую, но потенциально смертельную болезнь сердца, диагноз которой может быть пропущен рутинными тестами. Напротив, регистрация «доброкачественных» ЖЭ, например, с «инфундибулярным» или «фасцикулярным» паттерном, должна обеспечить уверенность в продолжении участия в соревновательных видах спорта, при условии, что первичные обследования в норме, у спортсмена нет симптомов и семейный анамнез по наследственным заболеваниям сердца или преждевременной внезапной смерти отрицательный. Ожидается, что использование этого современного и подробного подхода к интерпретации ЖЭ и последующему диагностическому обследованию улучшит сердечно-сосудистую помощь спортсменам.
Последствия для участия в спортивных соревнованиях
Наличие структурного заболевания сердца является ключевым прогностическим фактором и наиболее важным определяющим фактором в отношении рекомендаций по пригодности к соревновательной спортивной деятельности для спортсменов с ЖЭ.
Согласно рекомендациям Американской кардиологической ассоциации и Американского колледжа кардиологов от 2015 года, спортсмены с ЖЭ при отсутствии структурного заболевания сердца должны считаться подходящими для участия во всех соревновательных видах спорта. Рекомендуемая интенсивность упражнений должна оставаться ниже порога возникновения связанных с аритмией симптомов, таких как предобморочное состояние, головокружение или одышка. Если выявлено сердечно-сосудистое заболевание, связанное с риском, разрешены только спортивные занятия с низкой потребностью сердечно-сосудистой системы [4].
Ранее консенсусный документ рабочей группы по спортивной кардиологии Европейского общества кардиологов от 2006 г. установил более строгие критерии приемлемости и рекомендовал исключить из соревновательной спортивной деятельности спортсменов с >2000 ЖЭ/день и комплексными или вызванными физической нагрузкой ЖЭ даже при отсутствии структурного заболевания сердца, если только они не исчезнут через 3–6 месяцев после прекращения тренировок [2]. Однако эти рекомендации кажутся устаревшими, учитывая более свежие научные данные о морфологии и клиническом значении ЖЭ.

.png&w=640&q=75)