Введение
Одним из наиболее распространенных осложнений лапаротомии является послеоперационная грыжа, частота которой, по оценкам, составляет 3-20% [1]. Многочисленные исследования сравнивают эффективность лапароскопического и открытого лечения грыж. И там не было никакой разницы в частоте рецидивов или послеоперационной боли между методами, но значительно меньше раневых инфекций возникало после лапароскопической пластики грыжи [2]. Лапароскопическая послеоперационная пластика грыжи, по-видимому, обладает преимуществами малоинвазивной хирургии (меньше раневых осложнений, меньшая боль и более короткое пребывание в больнице), но нет доказательств уменьшения количества рецидивов по сравнению с открытым послеоперационным удалением грыжи [3, 4].
Целью данного исследования было сравнить результаты лечения пациентов после лапароскопического и открытого грыжесечения.
Методы
Это было проспективное обсервационное сравнительное исследование, проведенное в больнице Гаряна (Ливия). В исследование были включены все взрослые пациенты, которые соответствовали нашим критериям включения, перенесшие лапароскопическое или открытое удаление грыжи в период с сентября 2018 по сентябрь 2021 года.
Критерии включения
- Возраст – > 18 лет
- Включены только неосложненные послеоперационные грыжи
- С медицинской точки зрения пациенты подходят для проведения общей анестезии
- Согласие пациента на любой вид операции
- Размер дефекта от 4 до 10 см
- Индекс массы тела менее 40.
Критерии исключения
- первичная вентральная грыжа
- Возраст <18 лет
- Осложненная послеоперационная грыжа
- Психически больные пациенты/любые когнитивные нарушения (психическое расстройство, болезнь Альцгеймера и т.д.)
- Пациенты с ожирением, ИМТ которых превышает 40.
Одобрение нашего институционального комитета по этике на проведение исследования было получено до начала регистрации пациентов. Письменное и информированное согласие было получено от всех пациентов, участвовавших в исследовании.
Решение о лапароскопической или открытой герниопластике при вентральной грыже было оставлено на усмотрение пациента и лечащего врача. Все операции были выполнены двумя хирургами-консультантами, участвовавшими в этом исследовании. Два хирурга могут выполнять как лапароскопическое, так и открытое грыжесечение. Были записаны демографические данные пациента, время операции, послеоперационные осложнения, количество дней пребывания в стационаре.
Первичный показатель результата – частота рецидивов и развитие раневой инфекции.
Вторичный показатель результата – время операции, послеоперационные осложнения и время нахождения в больнице.
Оперативные методы
Всем пациентам была проведена эндотрахеальная интубация под общим наркозом. Всем пациентам с послеоперационной грыжей, находящейся в нижней части брюшной полости был установлен катетер Фолея, а пациентам, у которых грыжа локализовалась в верхней части брюшной полости – назогастральный зонд. Всем пациентам с вентральной грыжей за час до операции была введена однократная профилактическая доза цефалоспоринового антибиотика 1-го поколения.
Методика лечения открытой послеоперационной грыжи
Сделан разрез кожи в соответствии с локализацией и размером дефекта, подкожный лоскут приподнят на 3-5 см вокруг дефекта, обнаружен грыжевой мешок, проведен адгезиолиз, затем содержимое вправлено обратно в брюшную полость, и мешок иссечен. Края оболочки были очерчены примерно на расстоянии 3-5 см от края дефекта. Брюшина и задняя стенка прямой мышцы были отсечены от прямой мышцы. Полипропиленовую сетку соответствующего размера накладывали ретромышечно, сетку фиксировали к вышележащей ткани с помощью нерассасывающегося полипропиленового шва 2/0. В плановом порядке был вставлен отсасывающий дренаж и произведена репарация передней оболочки прямой кишки непрерывным полипропиленовым швом № 1, затем было произведено послойное закрытие раны.
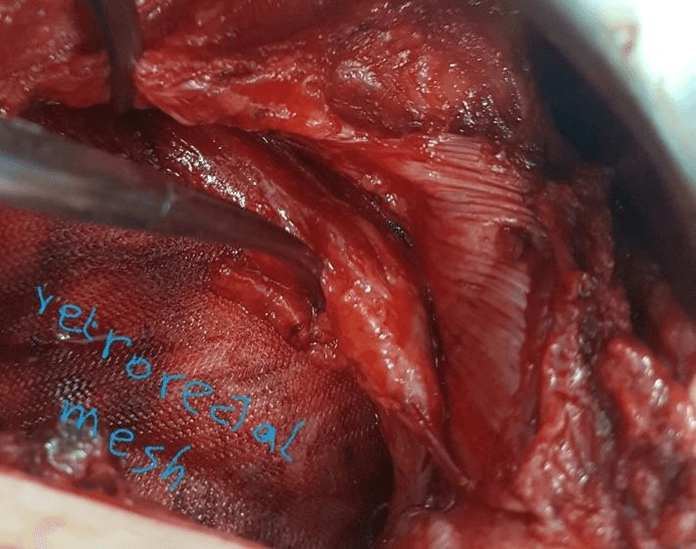
Рис. 1. Открытое послеоперационное удаление грыжи
Хирургическая техника лапароскопического послеоперационного удаления грыжи
Пневмоперитонеум был установлен с помощью иглы Вересса, введенной либо в левое, либо в правое подреберье. Троакар прямого обзора был вставлен сбоку в область между гребнем подвздошной кости и реберным краем. Был использован 30-градусный 10-миллиметровый лапароскоп. Большинство грыж можно устранить с помощью одного 10-миллиметрового отверстия для телескопа, другого 12-миллиметрового отверстия для степлера и двух 5-миллиметровых отверстий, расположенных сбоку в верхнем и нижнем квадрантах соответственно. Был проведен адгезиолиз, и края дефекта были четко очерчены по диаметру разреза шейки грыжи; и подбирался размер протеза так, чтобы он перекрывал дефект не менее чем на 30 мм со всех сторон. Мы использовали двухповерхностный протез с расширенной сеткой соответствующего размера (proceed mesh® Ethicon Inc.). Сальник размещали между протезом и тонким кишечником. Сетку неадгезивной поверхностью обращали к внутренним органам и фиксировали сетку с помощью 4 длинных трансфасциальных полипролиновых швов 1/0, а также накладывали краевые швы для обеспечения надлежащей ориентации с последующим наложением двойной коронки из скоб.
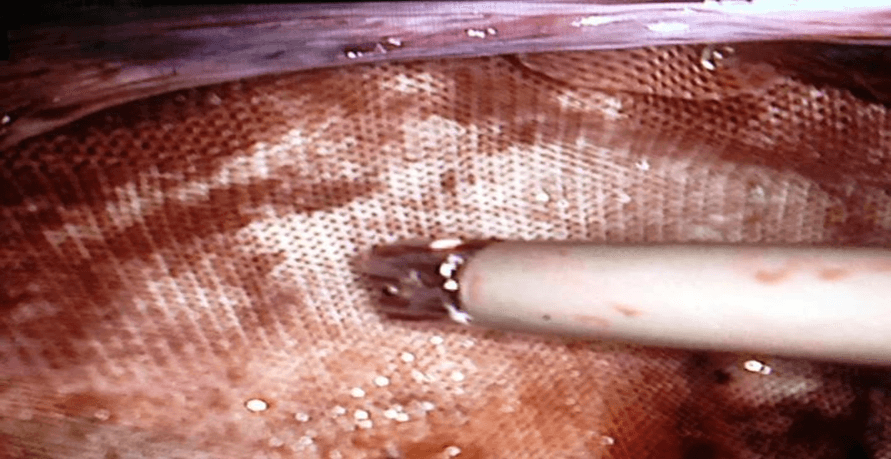
Рис. 2. Лапароскопическое послеоперационное удаление грыжи
Статистический анализ
SPSS (IBM, SPSS) Статистика, версия 16 была использована для статистического анализа. Группы сравнивались с использованием критерия Хи-квадрат или критерия Фишера для категориальных переменных и T-критерия для непрерывных переменных. Значение Р < 0,05 считалось нормальным.
Результаты
В период с сентября 2018 по сентябрь 2021 года 60 пациентов с послеоперационной грыжей, которые соответствовали нашим критериям включения, были прооперированы в отделении общей хирургии больницы Гаряна, Гарян, Ливия. 31 пациенту было выполнено открытое оперативное вмешательство, а 29 – лапароскопическое. Демографические данные пациентов были представлены в (таблица 1).
Таблица 1
Демографические данные пациентов
|
|
LIHR |
OIHR |
P value |
|---|---|---|---|
|
Возраст |
45.69± 7.66 years |
46.94±8.08 years |
0.543 |
|
Пол Мужчина/женщина |
20/9 |
16/15 |
0.197 |
|
ИМТ |
29.83±3.56 kg/m2 |
30.00±3.32 kg/m2 |
0.873 |
Оперативные и послеоперационные критерии представлены в таблице 3. Наиболее значимым критерием стало длительность пребывания в больнице. Оно было значительно короче в группе лапароскопического лечения грыж, а также вероятность возникновения раневой инфекции значительно ниже в группе лапароскопического послеоперационного лечения грыж (табл. 3, 4).
Таблица 2
Расположение грыжи и предыдущий разрез
|
|
LIHR |
OIHR |
|---|---|---|
|
Верхняя средняя линия |
7 |
6 |
|
Нижняя средняя линия |
8 |
9 |
|
Нижняя парамедианная |
5 |
4 |
|
Верхняя парамедианная |
6 |
6 |
|
Правая подвздошная ямка косая |
2 |
3 |
|
Правый подреберный |
1 |
3 |
|
тотальный |
29 |
31 |
Таблица 3
Оперативные и послеоперационные результаты
|
|
LIHR |
OIHR |
P, value |
|---|---|---|---|
|
Средний размер дефекта (см) |
7.76±1.15cm |
8.03±1.04 cm |
0.340 |
|
Среднее оперативное время (минуты) |
124.82±14.04 minutes |
117.26±20.20 minutes |
0.118 |
|
Интраоперационные осложнения |
1/29 |
0/31 |
0.483 |
|
Среднее время пребывания в больнице (дни) |
3.03±0.82 days |
5.25±0.98 days |
0.000 |
|
Время наблюдения (месяцы) |
27.24±3.06 months |
27.12±3.04 months |
0.340 |
|
Рецидивы |
1/29 |
0/31 |
0.483 |
Вероятность развития раневых осложнения представлены в таблице 4.
Таблица 4
Раневые осложнения
|
|
LIHR |
OIHR |
P value |
|---|---|---|---|
|
Раневые инфекции |
1/29 |
7/31 |
0.05 |
|
серома |
6/29 |
5/31 |
0.745 |
|
меш инфекции |
0/29 |
1/31 |
1.000 |
Обсуждение
За последние два десятилетия были достигнуты значительные результаты в хирургическом лечении грыж, но результаты по-прежнему не столь значительны, что отмечают многие эксперты. Частота рецидивов после пластики послеоперационной грыжи различается в зависимости от методики, которая была использована для лечения. Было подсчитано, что частота рецидивов при первичной пластике с использованием шва составляла от 12% до 54%, в то время как при пластике сеткой частота рецидивов достигала 36% [5-8].
Блан и Бут описали первое лапароскопическое лечение грыжи [9]. По сравнению с открытым разрезом оперативные и послеоперационные результаты были представлены в таблице 3. Лапароскопическое удаление грыжи имеет много преимуществ, таких как меньшая частота инфицирования места операции, уменьшение рецидивов и меньшая продолжительность пребывания в стационаре. Но также имеется ряд недостатков, таких как большая продолжительность операции, высокие затраты на используемое оборудование, лапароскопические инструменты и сетку. Эти две методики отличаются в двух существенных аспектах: при лапароскопии часто оперативное вмешательство заканчивается без первичного закрытия фасции, а при открытом способе выполняется установка внутрибрюшинной сетки [10-13].
Результаты этого исследования показывают, что наиболее существенными критериями, по которым можно судить о результатах лечения являются сроки пребывания в стационаре, которые значительно меньше при лапароскопическом способе удаления грыжи, и вероятность осложнений, связанных с раной, которые развиваются реже при лапароскопическом удалении грыжи [14-15].
Заключение
Лапароскопическое грыжесечение является безопасной альтернативой открытому способу удвоения грыж с более коротким сроком пребывания в стационаре и меньшей вероятностью раневых осложнений при условии наличия достаточного опыта хирурга и необходимого оборудования. Однако в будущем нам потребуется крупное рандомизированное контролируемое исследование в нашей больнице, чтобы более детально исследовать это преимущество, поскольку данное исследование было небольшим и не рандомизированным.

.png&w=640&q=75)